新型出生前診断(NIPT)ってどういう検査?そのリスクとは
新型出生前診断(NIPT)ってどういう検査?そのリスクとは

目次
新型出生前診断(NIPT)ってどういう検査?そのリスクとは
近年、出産の高年齢化が進み、初産を経験する母親の平均年齢は30.7歳といわれています。また、それに伴うダウン症などの染色体疾患への不安から『出生前診断』を希望する妊婦さんが増えています。
以前から主流に行われていた出生前診断の1つである『羊水検査』は、「母体の腹部から羊水を採取する」という母体や胎児ともに侵襲のある検査であり、流産のリスクが指摘されています。
しかし、今回紹介する新型出生前診断(NIPT)は、母親の血液、つまり『採血』のみで検査ができるため、母親・胎児ともにほとんどリスクがないのです。また、新型出生前診断は検査の感度は99%と信頼性のある検査でもあります
新型出生前診断(NIPT)は、2011年度にアメリカで臨床検査が始まり、国内では2013年より臨床導入が始まりました。従来の出生前診断とは異なり、そうしたリスクが低く検査精度も高い点から、出生前診断に『新型』をつけた『新型出生前診断』(もしくはNIPT : Non-Invasive Prenatal Testing:非侵襲的出生前診断)といわれています。
今回は、その新型出生前診断(以下NIPT)について詳しく解説していきます。
他の出生前診断の種類とそのリスクの比較
まず、NIPTについてお話する前に、出生前診断の種類からみていきましょう。
出生前診断には、『非侵襲的(非確定検査)』と『侵襲的検査(確定検査)』の2種類があります。
そしてさらに、その非侵襲的検査(非確定検査)は『新出生前診断(NIPT)』『コンバインド検査』『母体血清マーカー検査』の3つに分けられ、侵襲的検査(確定検査)は、『絨毛検査』と『羊水検査』の2つに分かれます。
NIPTと他の出生前診断を比べるために、それぞれの検査の特徴とそのリスクを以下の表にまとめました。
| 非侵襲的検査 (非確定検査) | 侵襲的検査 (確定検査) | ||||
|---|---|---|---|---|---|
| 検査名 | 新型出生前診断 (NIPT) | コンバインド 検査 | 母体血清マーカー 検査 | 絨毛検査 | 羊水検査 |
| 検査時期 | 妊娠10週以降 | 妊娠11~13週 | 妊娠15~18週頃 | 妊娠11~14週 | 妊娠15~16週以降 |
| 検査の 対象 | ダウン症 18トリソミー 13トリソミー 性染色体検査*² 全染色体検査*² 微小欠失*² | ダウン症 18トリソミー | ダウン症 18トリソミー 開放性神経管奇形 | すべての染色体疾患 | |
| 感度 | 99% | 83% | 80% | 100% | |
| リスク | ほとんどない | 流産・死産のリスクあり 約1%(絨毛)・約0.3%(羊水) | |||
(*¹この際の感度はダウン症:21トリソミーに対してです)
(*²認可外施設のみ検査可能)
リスクの低い非侵襲的検査として、NIPT以外にも『コンバインド検査』や『母体血清マーカー検査』がありますが、その感度は80%台と、感度99%のNIPTに比べて検査精度の低さは明らかです。(*ここでいう感度とは、染色体疾患を「陽性」として検出できる割合のことを示しています。以下で改めて説明します。)
また、侵襲的検査(確定検査)である『絨毛検査』や『羊水検査』は、感度が100%と高いのですが、一方で、絨毛検査では約1%、羊水検査では約0.3%の流産・死産のリスクがあり、母体・胎児ともにリスクの大きい検査といわれています。
以上のことから、新型出生前診断(NIPT)は、非侵襲的検査というリスクの低い検査でありながら、その検査精度が優れているため、他の出生前診断と比べて“安全”かつ“信頼性が高い”といえる検査なのです。
*ただし、新型出生前診断で陽性判定が出た場合は、確定診断するために羊水検査を推奨しています。当院では、陽性となった場合の羊水検査の費用を全額負担するサービスや、検査前後の認定遺伝カウンセラーによる無料相談もあり、充実したサポート体制が整っているため、安心して検査をお受けすることができます。
新型出生前診断(NIPT)でわかること
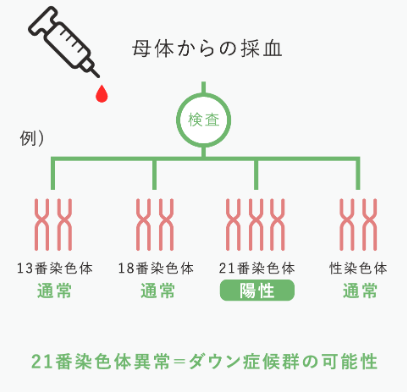
NIPTは、『母親の採血』に含まれる胎児のDNAを解析して行われる検査です。母体の血液中のDNAは約10~15%が胎児由来であるため、採取した血液内から胎児のDNAの遺伝子配列を調べることで遺伝性疾患や染色体疾患を特定することができます。
NIPTで分かる主な疾患は、『ダウン症(21トリソミー)』『エドワード症候群(18トリソミー)』『パト―症候群(13トリソミー)』の3つがあります。
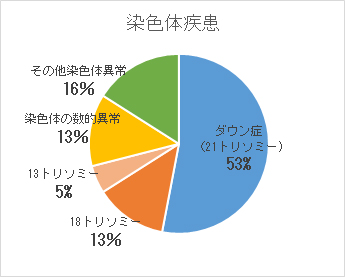
グラフは胎児の主な染色体疾患の割合を示したものです。
ダウン症(21トリソミー)が53%、エドワード症候群(18トリソミー)が13%、パト―症候群(13%トリソミー)が5%です。
そのため、NIPTを行うことで、全ての染色体疾患の約7割を占める主要疾患を特定することができます。
しかし、もしかしたらこの7割という数字を少なく感じる方もいるかもしれません。そこで、知って頂きたいのが『認可外施設』です。
『認可施設』では、上のように検査できるのは3つの疾患と制限がありますが、『認可外施設』ではそれ以外の疾患も検査することができます。
当院はその『認可外施設』の1つであり、『性染色体検査』『全染色体検査』『微小欠失検査』が可能であるため、さらに様々な疾患を調べることができます。
以下は、その3つの疾患以外に当院で特定できる疾患一覧です。
| ターナー症候群 | 女児に起こる性染色体異常。2本ある性染色体のうち片方が部分的あるいは完全的に欠失している。低身長、首の後ろのたるみや学習障害、思春期が始まらないのが特徴。 |
|---|---|
| トリプルX症候群 | 女児に起こる性染色体異常。通常2本の性染色体を3本(XXX)もつ。身体的問題はまれだが、学習障害などがみられる。 |
| クラインフェルター症候群 | 男児に起こる性染色体疾患。通常2本の性染色体を3本以上(XXY)もつ。四肢細長、思春期来発の遅延、精巣委縮、無精子症などを主徴とする。女性化乳房もみられることがある。 |
| XYY症候群 | 男児に起こる性染色体異常。通常2本の性染色体を3本(XYY)もつ。身体的問題はまれだが、行動障害、多動性、注意欠如、および学習障害がよくみられる。 |
| アンジェルマン症候群 | 15番染色体(短腕q11-q13)に位置するUBE3A遺伝子の働きが失われることで発症する染色体異常。重い知的障害、てんかん、ぎこちない行動などが特徴。また、顎が尖がる、口が大きいなどもみられる。 |
| ディジョウジ症候群 | 22q11のディジョウジ染色体領域の遺伝子欠失や染色体10p13の遺伝子変異、他の未知の遺伝子の変異、胚形成異常を発症する染色体異常。身体的問題や発達遅延、先天性心疾患、T細胞欠損症および副甲状腺機能低下症を引き起こす。 |
| プラダ―・ウィリー症候群 | 15番染色体(長腕q11-q13)にある父親由来の遺伝子の働きが欠失することで発症する染色体異常。出生後は呼吸の障害や哺乳障害がみられ、運動発達は徐々に改善するが、知的発達の遅れがみられる。低身長や問題行動も特徴。 |
| 猫なき症候群 | 5番染色体短腕の部分欠失によって発症する染色体異常。小頭症、小顎症、発達の遅れ、筋緊張低下などがみられる。 |
| 1P36欠失症候群 | 1番染色体(短腕末端1p36)の欠失によって発症する染色体異常。成長障害、重度精神発達遅滞、難治性てんかんなどがみられる。 |
| 4p欠失症候群 | 4番染色体短腕に位置する遺伝子群の欠失によって引き起こされる疾患。重度の精神発達の遅れ、成長障害、難治性てんかん、多発形態異常を主徴とする。 |
参考:難病情報センター
以上のように、当院は『認可施設』だからこそ、NIPTで特定できる疾患数が多いのが特徴です。
トリソミー検査の方法
次に、トリソミー検査について紹介していきます。
『トリソミー検査』とは、上で紹介したように、『認可』『認可外』の両方で共通して調べられる3つ(21,18,13)のトリソミー疾患を特定する検査のことをいいます。以下ではその検査方法についてより詳しく説明します。
まず、母体血から胎児のDNAを取り出し、それを染色体別に調べ、その染色体数が通常の2本より多いか判定していきます。
通常染色体は『2本の対』になっています。母親、父親からそれぞれ1本ずつ受け継ぐためです。しかし、その受け継ぐ分裂の際に、染色体数が何らかの原因により“3本”になってしまった状態のことをトリソミーといいます。
21トリソミー、18トリソミー、13トリソミーの数字は、その染色体の番号を示しています。
次で、それらの染色体疾患を特定するために重要な『検査精度』について簡単に説明していきます。
検査精度について
検査の信頼性を決めるのに重要なのが『検査精度』です。検査精度が高いほど、染色体疾患を特定する確率も高くなります。
検査精度にも指標がいくつかあります。それが以下の4つになります。
・感度:胎児に染色体異常がある場合、検査で「陽性」となる割合(陽性検出率)
・特異度:胎児に染色体異常がない場合、検査で「陰性」となる割合(陰性的中率)
・陽性的中率:検査で「陽性」になった人の中で、実際に遺伝子変化がある割合
・陰性的中率:検査で「陰性」になった人の中で、実際に遺伝子変化がない割合
当院で採用しているNIPTは、陽性的中率98.31%、陰性的中率99.99%と精度が高いものを使用しています。そのため、上で紹介した『ダウン症(21トリソミー)』『エドワード症候群(18トリソミー)』『パト―症候群(13トリソミー)』の3つの染色体疾患をより確実性をもって調べることが可能です。
新型出生前診断(NIPT)の検査の流れ
次に、実際のNIPTの検査の流れについて見ていきましょう。
NIPTの検査時期は、本来だと妊娠10週から行われるのが普通ですが、当院では99.98%と検査精度の高いNIPTを採用しているため、妊娠9週から早期の検査が可能です。この週数からできるのは、当院が国内唯一です。
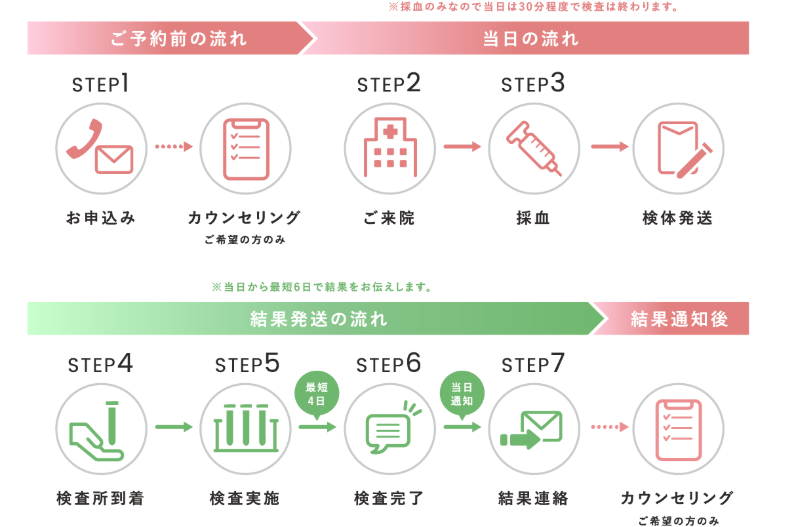
検査の流れは以下の通りです。
1.申し込み(※ご希望の方に、当院の認定遺伝カウンセラーのカウンセリングも受けられます)
2.ご来院
3.採血(30分程度で簡単に終わります)
その後、検体が発送され、
4.検査所に検体が到着
5.検査の実施
6.検査完了
7.結果のご連絡
という流れになります。
検査結果は最短で6日、平均10日でお受け取りが可能です。結果連絡後もご希望がございましたら、当院の認定遺伝カウンセラーによる、カウンセリングを利用することができます。
また、この結果通知は他院では2~3週間ほどかかるのが普通ですが、当院では上記のように早く検査結果をお知らせすることが可能です。
まとめ:新型出生前診断(NIPT)はリスクが低い
以上で新型出生前診断(NIPT)についてその検査内容とリスクについて紹介させて頂きました。
NIPTは『採血』のみで検査ができるため、従来の出生前診断と比べてリスクが低く、母子ともに安心して受けることができる検査です。また、その検査精度は99%と高く、信頼性のある検査です。
また、NIPTを行うことによって、主要の染色体疾患である『ダウン症(21トリソミー)』『エドワード症候群(18トリソミー)』『パト―症候群(13トリソミー)』の3つを特定することができます。
当院のNIPTの特徴は、“妊娠9週から早期検査が可能”“検査精度99.98%”“検査結果が最短6日と早い”という他院にはないメリットがあります。
赤ちゃんに関わる大事な検査ですので、しっかりと考えたうえで選択することが大切です。当院では、認定遺伝カウンセラーによる無料相談や、羊水検査全額負担などの充実したサポート体制も整えていますので、お気軽にご相談下さい。
*キーワード:新出生前診断 リスク
【参考文献】
・厚生労働省:平成30年(2018)人口動態統計月報年計(概数)の概況
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/geppo/nengai18/dl/gaikyou30.pdf
・日本における新出生前検査(NIPT)のガバナンス-臨床検査開始まで(松原洋子)
http://www.ritsumei-arsvi.org/uploads/center_reports/22/center_reports_22_06.pdf
・NIPT-昭和大学医学部婦人科学講座(関沢明彦)
https://www.mhlw.go.jp/content/11908000/000559098.pdf
・無侵襲的出生前遺伝学的検査の現状と今後(関沢明彦)
http://www.nipt.jp/01_nipt_summary.pdf
・母体血胎児染色体検査(Non-invasive Prenatal Test)についての考察(玉井浩)
https://www.jschild.med-all.net/Contents/private/cx3child/2017/007606/002/0486-0488.pdf
・難病情報センター
https://www.nanbyou.or.jp/entry/639












この記事へのコメントはありません。